死亡場所別、死亡者数の年次推移と将来推計
「死亡場所別、死亡者数の年次推移と将来推計」という図が、厚労省の資料に繰り返し登場するが、本図に2つのバージョンがあることに気づいた。
【関連エントリー】
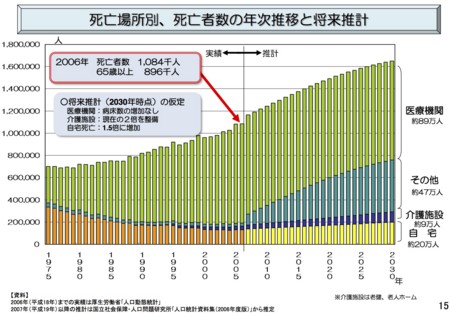
本図は、平成24年度診療報酬改定説明会(平成24年3月5日開催)資料等について|厚生労働省の中にある平成24年度診療報酬改定の概要という資料の15ページに示されている。こちらをAバージョンと呼ぶことにする。
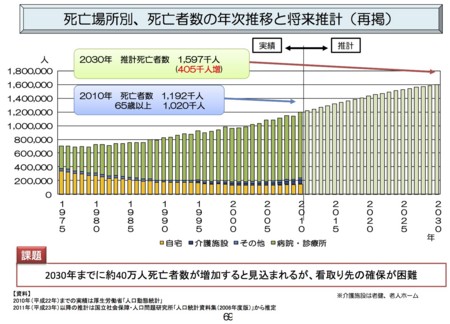
一方、上図は、中央社会保険医療協議会 総会 (第198回) 議事次第 |厚生労働省(2011年10月5日)で、入院、外来、在宅医療について(総論)の説明に使用された資料(総−2)(PDF:6165KB)の中にある。こちらをBバージョンと表現する。本図は5ページに掲げられた後、わざわざ69ページに再掲されている。厚労省にとって重要な位置づけをもった図であることがわかる。
「死亡場所別、死亡者数の年次推移と将来推計」の2バージョンの大きな違いは、将来推計の具体的内訳が記載されているかどうかである。Aバージョンに基づくと、死亡者数は、2006年108.4万人から2030年165万へと47万人1.5倍以上の増加となるが、増加分のほとんどを「その他」で吸収する予定となっている。一方、Bバージョンの実績値は2010年119.2万人となっており、2030年推計値159.7万(40.5万人増)となっているが、内訳については記載されていない。実績値でみてわかるとおり、Bバージョンの方が新しい。しかし、中医協の議論を受けて出された平成24年度診療報酬改定の概要の方では、わざわざ古いAバージョンを使用している。
第198回中央社会保険医療協議会総会議事録 |厚生労働省(2011年10月5日)より、関係する論議を引用する。
○鈴木医療課長 医療課長でございます。私の方から中医協総−2について御説明を差し上げたいと思います。
まず、この資料の位置づけでございますけれども、今日は何らかの結論をいただくということではございません。また、入院・外来・在宅医療それぞれにこれから順次各論をしてまいりますので、今日は議論のキックオフということで若干論点を御紹介したいと思っております。
また、我々としては将来、社会保障と税の一体改革が2025年を着地点としてございますけれども、将来に向けて今回の同時改定は第一歩であるととらえておりますので、さまざまな御議論をいただいた上で、一定のロードマップとして考えさせていただければと思っております。
(中略)
スライド5は毎年亡くなる方の数と、亡くなっておられる場所でございます。今、大体年間120万人亡くなっておられますけれども、2030年には160万人ということで、40万人ほどこのままでいきますと亡くなる方が増える。緑で書いてあるところが医療機関の中で亡くなる方、オレンジで書いてあるところが自宅で亡くなる方、間にあるのが介護施設等ということでございますが、今後、医療機関で亡くなる方、自宅で最期を迎えられる方、どの程度増えることができるかということですけれども、今のままでいきますとなかなか難しい状況になろうかと考えます。
(中略)
最後の論点の在宅医療がスライド68以降でございます。
スライド69は既にお話申し上げました。
スライド70も何回か御紹介していると思いますが、老人人口のうち入所のキャパがどのぐらいあるかということで、特に黄色い部分、日本でいいますと有料老人ホームや高専賃、サービス付きの高齢者住宅となると思います。これが1.5%ぐらいということで、日本は非常に少ない。今度の高齢者住まい法では、これを3〜5%程度にするということですので、2〜3倍に増やしていくということで、やはり課題はこういう施設に医療や介護のサービスを、どう提供していくかということになろうかと思います。
それの柱になるのが、次に申し上げますスライド71以降の在宅療養支援診療所もしくは在宅療養支援病院ということになります。これは既に御紹介していますけれども、実際の届出数の中で1人以上看取っておられるというところの数が、半分に満たないという現状になっています。
スライド70を下に示す。
鈴木医療課長は、在宅医療に関わるスライドの多くで看取り問題を語っている。実際、引用した部分のあとに続くのは、在宅療養支援診療所や訪問看護ステーションと在宅看取り数との関係について示した資料である。最後に次のようなまとめをしている。
・75歳以上人口の増加や若年世代の減少、高齢者の単独世帯の増加等に伴い、在宅医療の需要は高まってきており、社会保障改革に関する集中検討会議においても、看取りを含め在宅医療を担う診療所等の機能強化等が提示されている。
・ 増加する在宅医療の需要に対応するために、診療報酬においては、在宅療養支援診療所/病院等の評価を行っているが、在宅療養支援診療所のうち過去1年間において1名も看取りを行っていない機関が約半数あり、在宅における看取り機能を充実させるために、地域の在宅医療を支える医療機関をより一層増やす必要がある。
・要介護認定者等については、訪問看護を介護保険から提供することになっているが、急性増悪等の頻回な訪問看護が必要な患者等医療の必要性が高い患者については、一時的に医療保険からの訪問看護を提供することになっている。また、これらの仕組みを使って一部で不適切な運用をしているという指摘がある。
中医協でのスライドの並びをみる限り、有料老人ホームや高齢者住宅での看取り増を想定しているとしか考えられない。Aバージョンを出すと厚労省の意図を中医協委員に悟られてしまうので、Bバージョンを出し、十分な説明もせずあっさりとやり過ごしたと推測する。
鈴木医療課長の本音は、m3com、在支診、在支病以外での看取りも期待 - 厚労省保険局医療課長・鈴木康裕氏に聞く◆Vol.5(2012年3月7日)に次のように記載されている。
一人暮らしがますます増えて、特に要介護状態の高齢者が増えることを考えると、それほど爆発的に在宅死が増加するとも思えない。つまり、有料老人ホームや、サービス付き高齢者向け集合住宅などでの看取りを、今後20年間程度は増やしていかなければならない。私は自宅だけではもう診ることができないと思っています。
(中略)
そのほか今改定では、有料老人ホームや、サービス付き高齢者向け集合住宅に訪問診療した場合の報酬も、2倍に引き上げました。ここもメッセージとして受け取っていただきたい。自宅はもちろん大切ですが、一人暮らしで状態が悪くなったりすると、一人では暮らせない。その場合には、集合住宅的なところに移住していただき、そこを第二の家として看取りをしていただくなどしないと、とても成り立ちません。
今までは、具合が悪くなったら病院へという流れがあったが、これからは、終末期と判断されたら医療法人や社会福祉法人が経営する集合住宅へというやり方に誘導するということらしい。悪性腫瘍などの終末期なら大きな問題はないだろうが、認知症、心不全や腎不全などの臓器不全、肺炎、老衰など非がん疾患は終末期判断は難しい。治療のために入院した後、在院日数短縮化のために、不安定な状態のまま居住施設に移され「見なし末期」として対応される危険性がある。厚労省が意図しているのは、超高齢社会におけるトリアージではないかという危惧を抱く。医療介護資源が限られているなかで、治療効果が見込まれない高齢者に対しては最小限の資源分配しか行わないという意思表明ではないだろうか。
制度改革の目標年度である2025年まであと13年。病院に長期に入院し死を迎えることが贅沢となる時代がまもなく来ようとしている。