回復期リハビリテーション病棟入院料の再編・統合の概要
平成30年診療報酬改定の概要が、徐々に明らかになってきた。
2018年1月26日に開催された中医協総会の資料、「個別改定項目(その1)について」を見ると、細かな数値はまだ入っていないが、具体的な改定内容が記載されている。
今回は、回復期リハビリテーション病棟入院料の再編・統合について、まとめる。
総-1参考(PDF:313KB)を見ると、次のようなイメージ図が提示されている。
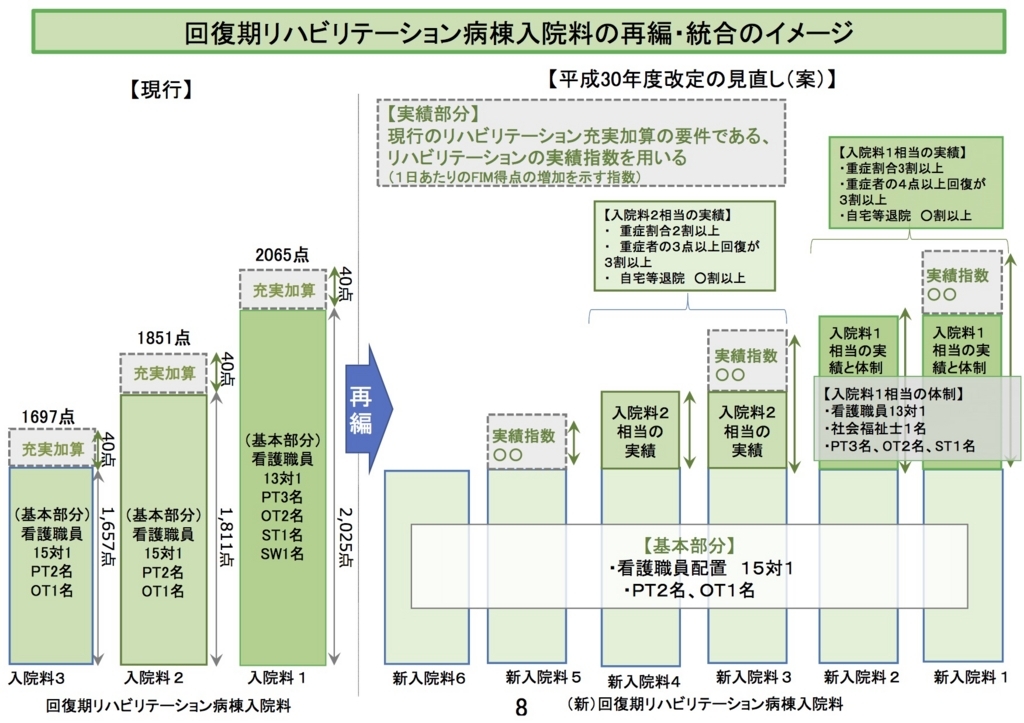
スタッフ体制などを除けば、実績をもとに、回復期リハビリテーション病棟入院料は現在の3段階から6段階に細分化される。しかし、よく見てみると、これまでの入院料がそれぞれ実績指数で2つに分けられただけであることがわかる。
回復期リハビリテーション病棟入院料の実績に関する指標は、これまでは以下の5つだった。
- 日常生活機能評価に基づく重症割合
- 一般病棟用の重症度、看護・医療必要度A項目
- 重症患者回復病棟加算要件
- 在宅復帰率
- 実績指数
このうち、一般病棟用の重症度、看護・医療必要度A項目に関しては、今回、診療報酬要件から削除となった(参考:総-1(PDF:1,709KB)96ページ)。また、日常生活機能評価に基づく重症割合と重症患者回復病棟加算要件は、手をつけられていない。したがって、変更となったのは、在宅復帰率と実績指数とになる。この2項目のうち、どちらがより重要かとなると、在宅復帰率である。他の要件とあわせ、在宅復帰率要件を満たすかどうかで、新回復期リハビリテーション病棟入院料1・2、入院料3・4、入院料5・6がまず規定される。そのうえで、実績指数をふまえ、入院料1と2、3と4、5と6に細分化される。
# 在宅復帰率の要件見直し
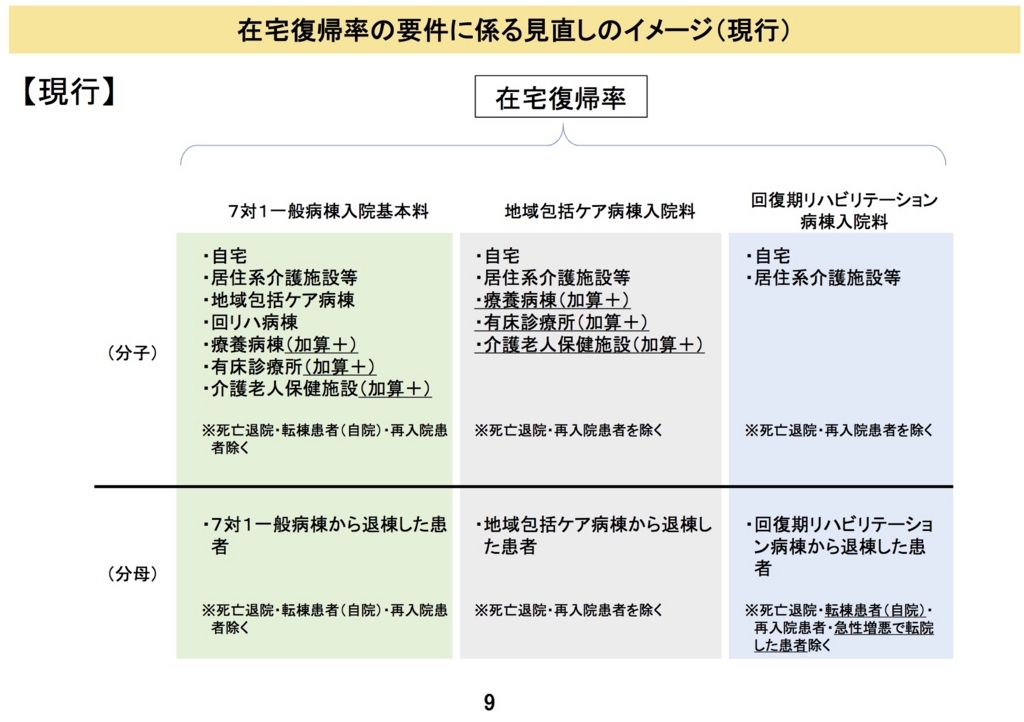
在宅復帰率の要件に係る見直しのイメージ図は下記のとおりである(参考:総-1(PDF:1,709KB)14〜19ページ)。
<現行>
<見直し案>
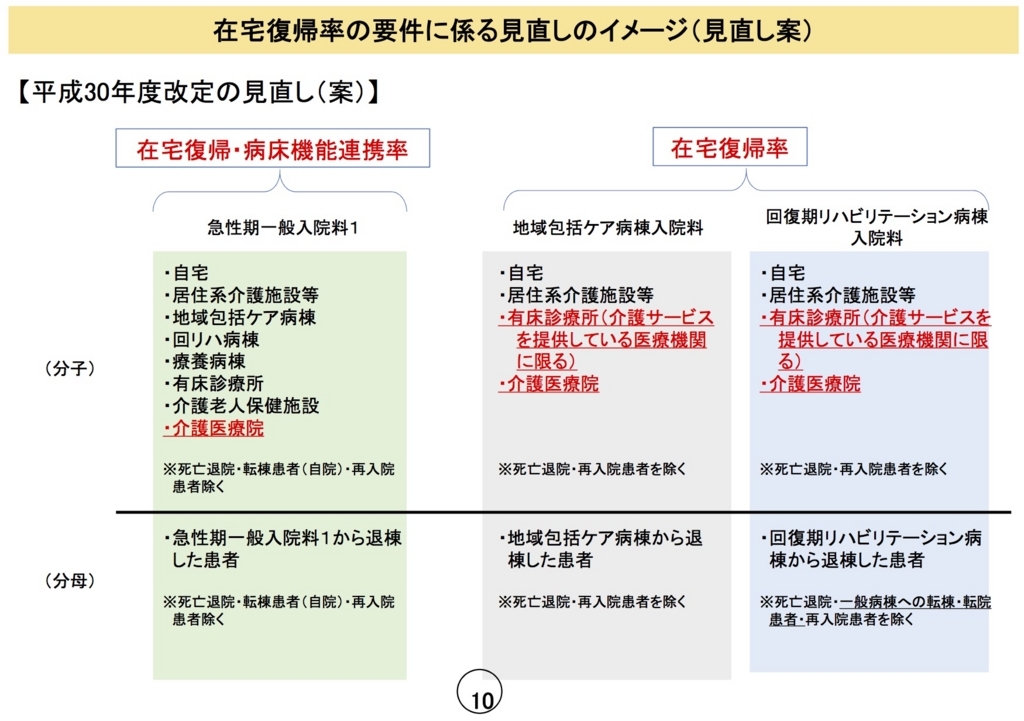
回復期リハビリテーション病棟に関する見直し案では、次のように変更されている。
分子: 有床診療所(介護サービスを提供している医療機関に限る)と介護療養病床の後継として作られる介護医療院とが新たに含まれる。
分母: 現行では、除外項目としては、死亡退院・再入院患者のほかは、急性増悪等による他医療機関への転院患者しかなかった。なお、現行の図で転棟患者(自院)が含まれるようになっているが、間違いである。一方、見直し案では一般病棟への転棟・転院が全て含まれる。
上記要件の変更により、分母から除外される項目が増え、結果として、在宅復帰率は上げやすくなる。特に一般病棟を持つ医療機関にとってはメリットが多い。
では、実際にどの程度の在宅復帰率が設定されるのかが問題となる。
2018年1月26日に行われた中央社会保険医療協議会総会審議会資料 |厚生労働省の議事次第の中にある(6)回復期リハビリテーション病棟におけるアウトカム評価の導入の影響、維持期リハビリテーションの介護保険への移行状況等を含むリハビリテーションの実施状況調査報告書(PDF:1,310KB)を見ると、次のような数値が紹介されている。
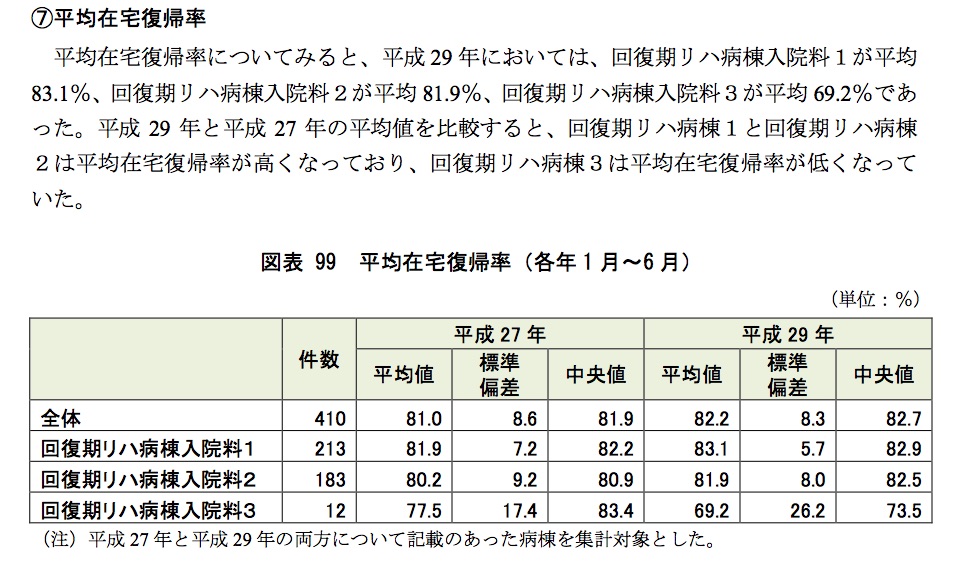
回復期リハビリテーション病棟入院料1では、平均値・中央値とも80%を超えており、入院料2も同様である。これらのことを考慮すると、新入院料1・2は70%→80%への引き上げがほぼ確実ではないかと予想する。新入院料3・4も、60%→70%となるのではないかと推測する。
# 実績指数の見直し
2017年10月25日に行われた中央社会保険医療協議会総会審議会資料 |厚生労働省の資料の中に、個別事項(その5)について(PDF:2,048KB)がある。本資料の中に、実績指数の分布図がある。
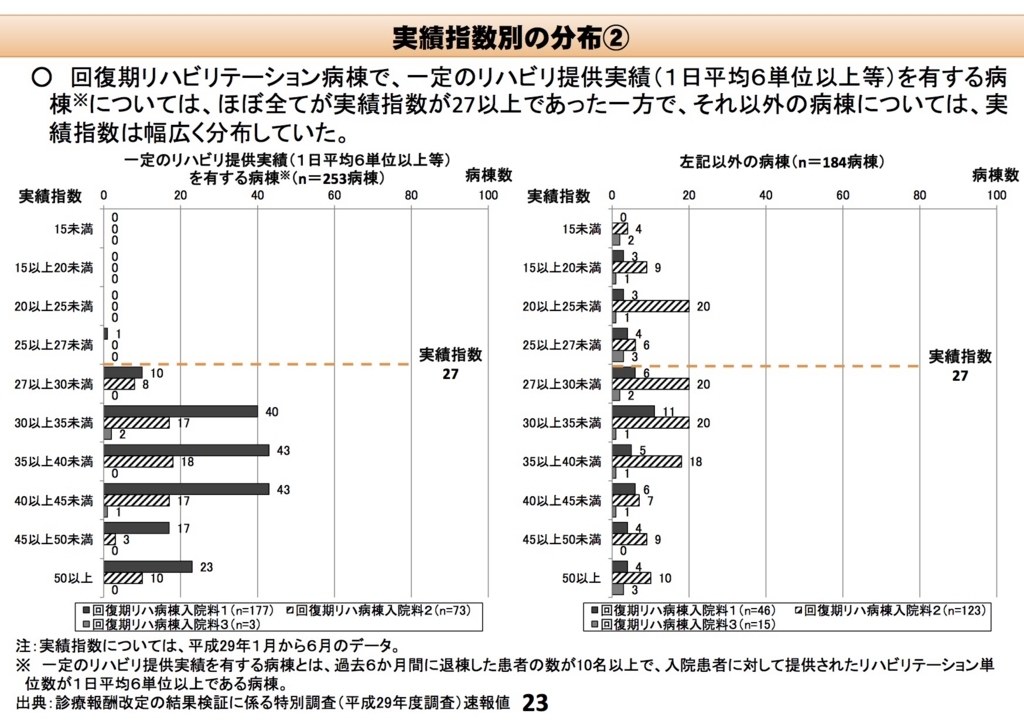
また、(6)回復期リハビリテーション病棟におけるアウトカム評価の導入の影響、維持期リハビリテーションの介護保険への移行状況等を含むリハビリテーションの実施状況調査報告書(PDF:1,310KB)の方を見ると、次のような数値が紹介されている。
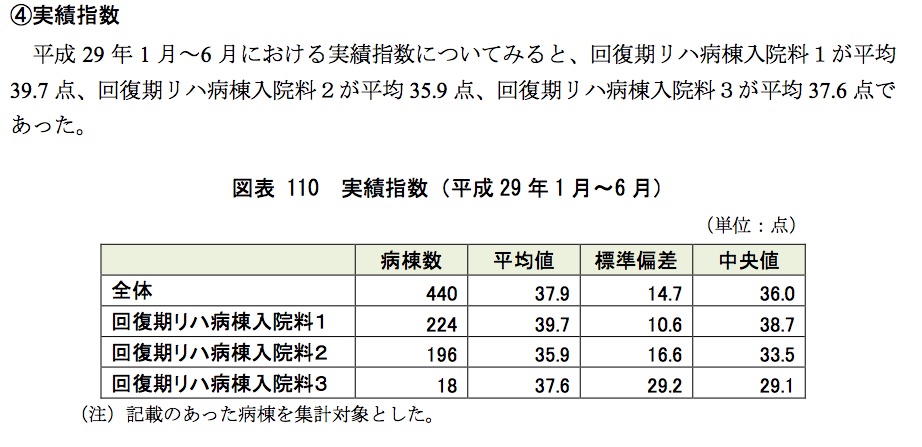
以上を見ると、回復期リハビリテーション病棟入院料1の実績指数は、平均値。中央値とも35を超えている。これらのことを考慮すると、実績指数は現行の27より大幅に引き上げられ、35ないし36程度になるのではないかと推測する。
いずれにしろ、現在、回復期リハビリテーション病棟入院料1を算定している医療機関は、新しい基準に基づき在宅復帰率を算定し直すとともに、実績指数をより高めにするために様々な工夫をすることが迫られることになる。
平成30年診療報酬改定について(諮問)
本日行われた中医協で、平成30年診療報酬改定について(諮問)が明らかになった。資料は下記にある。
諮問そのものに対してではなく、平成30年度診療報酬改定に係るこれまでの議論の整理(案)について、意見の募集が行われる。
平成30年度診療報酬改定に係るこれまでの議論の整理(案)を読むと、今回の改定の全体像がおぼろげながらわかる。このなかで、回復期リハビリテーション病棟を中心に、私が関心のある部分を抜き出してみた。
I 地域包括ケアシステムの構築と医療機能の分化・強化、連携の推進
I-3 医療機能や患者の状態に応じた入院医療の評価
(1)〜(11) 略
(12) 回復期リハビリテーション病棟入院料について、入院医療の評価体系の再編・統合の方向性を踏まえ、以下のような見直しを行う。
1) リハビリテーションの提供による日常生活動作の改善(実績指数)等に応じた評価を一層推進する。
2) 実績指数の高い入院料について、栄養状態の評価や栄養管理に係る取組を要件とするとともに、入院栄養食事指導料の算定を可能とする。
3) 回復期リハビリテーション病棟専従のリハビリテーション専門職について、一定の要件の下、外来や訪問でのリハビリテーションの提供を可能とする。
(13) 10 対 1 入院基本料を算定する全ての医療機関や、一部の回復期リハビリテーション病棟入院料や療養病棟入院基本料を算定する医療機関についても、データ提出加算の算定を入院料の要件とする。そのため、現行の回復期リハビリテーション病棟入院料における重症度、医療・看護必要度に係る要件について、合理化の観点も含め整理する。また、未コード化傷病名等データの質についての評価を行う。
I-7 リハビリテーションにおける医療と介護の連携の推進
(1) 疾患別リハビリテーションについて、末梢神経損傷等の患者や回復期リハビリテーション病棟から退棟後3ヶ月以内の患者等を算定日数上限の除外対象に追加する。
(2) 回復期リハビリテーション病棟専従のリハビリテーション専門職について、一定の要件の下、外来や訪問でのリハビリテーションの提供を可能とする。(I-3 (12) 3) 再掲)
(3) 要介護被保険者等に対する維持期・生活期のリハビリテーションに係る疾患別リハビリテーション料を見直すとともに、算定が可能な期間を平成30年度末までとする。
(4) 維持期・生活期のリハビリテーションについて、介護のリハビリテーションとの併用に係る施設や人員の要件を緩和する。
(5) 医療機関と介護保険のリハビリテーション事業所で、リハビリテーション実施計画書を共有化できるよう、様式を見直すとともに、介護保険のリハビリテーションに移行する患者について、医療機関が介護保険のリハビリテーション事業所にリハビリテーション実施計画書を提供した場合の評価を新設する。
II 新しいニーズにも対応でき、安心・安全で納得できる質の高い医療の実現・ 充実
II-1-7 口腔疾患の重症化予防、口腔機能低下への対応、生活の質に配慮した歯科医療の推進
(1)〜(4) 略
(5) 脳血管疾患等リハビリテーション料の対象患者について、舌悪性腫瘍による舌切除等の後天的な器質変化に起因する音声・構音障害を有する患者を追加する。
III 医療従事者の負担軽減、働き方改革の推進
III-2 業務の効率化・合理化
IV 効率化・適正化を通じた制度の安定性・持続可能性の強化
IV-3 医療機能や患者の状態に応じた入院医療の評価(再掲)
(1)〜(11) 略
再掲という形で、同じ内容が繰り返し出されている。重複を避け、回復期リハビリテーション病棟などに関わる改定をごく簡単にまとめると、次のようになる。なお、見直すと記載されている場合には通常要件が厳しくなるので、( )内に言い換えた内容を記す。
- 在宅復帰率は、名称変更を含め見直す。(在宅復帰率要件は厳しくなる)
- 実績指数等に応じた評価を一層推進する。(実績指数等の要件は厳しくなる)
- 実績指数の高い入院料について、栄養状態の評価や栄養管理に係る取組を要件とするとともに、入院栄養食事指導料の算定を可能とする。(リハビリテーション栄養が推進される)
- 回復期リハビリテーション病棟専従のリハビリテーション専門職について、一定の要件の下、外来や訪問でのリハビリテーションの提供を可能とする。(専従リハビリテーション専門職は、退院後のフォローが一部可能となる)
- データ提出加算の算定を入院料の要件とする。(電子化が進み、ビッグデータとして扱いやすくする)
- 回復期リハビリテーション病棟入院料における重症度、医療・看護必要度に係る要件について、合理化の観点も含め整理する。(重症度要件が変更される)
- 疾患別リハビリテーションについて、末梢神経損傷等の患者や回復期リハビリテーション病棟から退棟後3ヶ月以内の患者等を算定日数上限の除外対象に追加する。(回復期リハビリテーション病棟退棟患者に対し、3ヶ月以内は疾患別リハ料を提供できる)
- 要介護被保険者等に対する維持期・生活期のリハビリテーションに係る疾患別リハビリテーション料を見直すとともに、算定が可能な期間を平成30年度末までとする。(維持期・生活期のリハビリテーション料は切り下げられたうえで、平成30年度末で打ち切られる)
- 維持期・生活期のリハビリテーションについて、介護のリハビリテーションとの併用に係る施設や人員の要件を緩和する。(介護保険とのリハビリテーション併用要件が緩和される)
- 医療機関と介護保険のリハビリテーション事業所で、リハビリテーション実施計画書を共有化できるよう、様式を見直すとともに、介護保険のリハビリテーションに移行する患者について、医療機関が介護保険のリハビリテーション事業所にリハビリテーション実施計画書を提供した場合の評価を新設する。(リハビリテーション実施計画書様式を変更し、医療保険と介護保険とで共有できるようにする)
伊達政宗騎馬像の数奇な運命
前エントリーについで、銅像の話をする。
東京3大銅像といえば「大村益次郎像、楠木正成像、西郷隆盛像」。
— 銅像探偵(ヒロ) (@baronhiro) 2016年9月21日
日本5大銅像といえば「桂浜の坂本龍馬像、仙台の伊達政宗像、上野の西郷隆盛像、渋谷のハチ公像、札幌のクラーク博士像」である。 pic.twitter.com/KqmBuElE5p
日本の銅像探偵団のTwitterでは、有名どころの銅像を上記のように紹介している。青葉城址にある仙台の伊達政宗像は、その凛々しい姿で人を魅了し続けている。
しかし、この伊達政宗騎馬像が2代目であることは、あまり知られていない。

上記書籍には、伊達政宗騎馬像について、次のような記述がある。
- 初代の伊達政宗騎馬像が造られたのは、1935年(昭和10年)である。政宗没後300年を記念し、柴田町出身の彫刻家、小室達の手により製作され、天守台に設置された。
- しかし、第二次世界大戦の戦局悪化に伴い、金属類回収令が公布され、1944年(昭和19年)に、伊達政宗騎馬像も供出されてしまった。
- ところが、戦後、塩竃港の辺りに、胸から上の部分が放置されているところを見つけられた。下半身と馬の部分は失われていた。おそらく、政宗像を溶解しようとしたものの、さすがに顔の部分はおそれ多くて溶かすに忍びず、かといって目につくところには置けないため、人目につかないところに隠したのではないかと思われた。
- 図らずも胸像となった政宗像は、最初は青葉神社に奉納されたが、1961年(昭和36年)より、仙台城三の丸跡に造られた仙台市博物館が所用することになった。現在は、博物館の庭に展示されている。
- 1953年(昭和28年)、真っ白なセメント製の政宗像が造られ、天守の台座に飾られた。
- 1962年(昭和37年)、保存されていた初代の鋳型を使い、再び、小室の手により伊達政宗騎馬像が復元され、現在の地に飾られるようになった。これに伴い、セメント像は、仙台に移る前に居城としていた岩出山城跡に移設された。

銅像を供出しないと弾薬もつくれないような状態でも戦争を続けようとした軍部の愚かさを、この伊達政宗胸像は示している。
なお、今年の日本リハビリテーション医学会秋季学術集会は、11月2〜4日、仙台国際センターで行われるが、道路をはさんで向かい側に仙台市博物館がある。館内の展示物だけでなく、庭に飾られた伊達政宗胸像も拝観してほしい。さらにいうと、三の丸より本丸までの登城路は、山道だが、徒歩で天守台の伊達政宗騎馬像まで行くことができる近道である。学会で疲れた頭を休めるには、ちょうど良い散策コースとなっている。
宮城「地理・地名・地図」の謎には、次のような記載もある。
残念ながら、著者は間違っている。実は、もう1体、有名な伊達政宗騎馬像がある。

陸羽東線有備館駅前に、真っ白な伊達政宗騎馬像がある。これは、1989年(平成元年)から仙台駅ステンドグラス前に置かれていたものであり、2008年(平成20年)に現在地に移設された。
仙台市民の待ち合わせ場所として非常に有名だった像である。渋谷のハチ公前と同じような意味で、伊達前で待ち合わせをするのが仙台市民の流儀だった。なお、仙台に不案内な人間に伊達政宗騎馬像で待ち合わせと伝えると、間違って青葉城址に行ってしまうこともあるので、当時は注意が必要だった。
今となっては忘れさられたような存在だが、当時、仙台市で暮らしたことがある者にとっては、郷愁を感じる騎馬像である。岩出山城や旧有備館に寄るときには、この騎馬像も忘れずに見てほしい。
なぜ、芭蕉の銅像はあちこちにあるのか?
デジカメの恩恵で気軽に写真が撮れるようになったのは嬉しいが、反面、膨大な量の写真の保存が必要となりコンピュータの容量を食うようになった。残す価値のない写真を削除するためライブラリをぼんやりと眺めていたところ、ある疑問が浮かびあがってきた。
気になって仕方がなくなったので、調べてみることにした。
■ 私の芭蕉像コレクションより
まず、私のライブラリにある芭蕉像を貼ってみる。
【山寺(山形)】

奥にあるのが芭蕉像(1972年建立)で、その横に山寺で作られた句を刻んだ副碑が建てられている。さらに手前が曾良像であり、おくのほそ道紀行300年を記念して1989年に建立されたものである。
閑さや 岩にしみ入る 蝉の声
【飯坂温泉(福島)】

飯坂温泉駅前、十綱橋のたもとにある芭蕉像(1982年建立)である。近くに佐藤継信、忠信兄弟の墓がある医王寺があり、有名な次の句が詠まれている。
笈も太刀も五月にかざれ帋幟(はたのぼり)

中尊寺金色堂旧覆堂脇にある芭蕉像である。この像もおくのほそ道紀行300年を記念して、1989年に建立されたものである。
五月雨の降残してや光堂
■ 全国1、2位を争う銅像数
調べてみると、松尾芭蕉の銅像数は、全国1、2位を争うものであることがわかった。
このサイトをみると、第1位松尾芭蕉33体、第2位坂本龍馬32体となっている。銅像 - Wikipediaにも同様の数が記載されており、参考資料として下記書籍が紹介されている。先のサイトは2014年2月25日に記事がアップされており、時期的に見て本書が種本と思われる。
一方、日本の銅像探偵団〜銅像数ランキングでは、ダントツの1位である二宮金次郎1,000体以上、第2位坂本龍馬39体についで、第3位松尾芭蕉36体となっている(2015年11月10日再集計)。坂本龍馬像、松尾芭蕉像、いずれも数を伸ばしていることが注目される。なお、二宮金次郎像は石像が多いのとあくまでも推計数であることを考慮しなければならない。したがって、銅像数に限って言うと、龍馬、芭蕉は不動のツートップである。
なお、先の書籍もこのサイトが監修協力したものであり、日本の銅像に関しては、最も信頼が置けるものである。
■ 街おこしの流れのなかで
松尾芭蕉像がいつ頃から建立されるようになったかについて、はっきりと言及しているサイトを見つけることはできなかった。推測として言えるのは、次の点である。
(1)松尾芭蕉の顕彰は江戸時代より続く句碑建立の流れのなかにある
江戸時代より、松尾芭蕉を顕彰する句碑は数多く建てられていた。芭蕉句碑 全国総覧を見ると、全国で芭蕉句碑は2,442基あり、100回忌である1793年までに331基作られたとある。
さらに、下記書籍の紹介文をみると、全国の芭蕉句碑は3,230基と膨大な数になる。
俳聖として芭蕉の名声は広く知れ渡っており、没後早い時期から全国津々浦々の俳諧愛好者から顕彰されるようになっていたことが伺われる。
(2)紀行文の傑作おくのほそ道は街おこしの格好の題材である
第2次世界大戦前までは、近代銅像建立の主体は、政治家・武人が中心だった。一方、敗戦後は、ゆかりの人物を顕彰する銅像建立がブームとなり、対象も幅広くなった。
松尾芭蕉の場合、紀行文の傑作、おくのほそ道が圧倒的影響力を持っている。特定の地域の代表だと広がりは生じないが、芭蕉の場合、旅をするなかで印象的な俳句を残したこともあり、どの地域からも郷土代表のように愛されるという稀有な存在となっている。ゆかりの地で行われた「おくのほそ道紀行300年記念事業」を見ると、対象となった1989年前後に、あちこちで銅像設立などの記念事業が行われている。「奥の細道サミット」という催しがゆかりの地で毎年行われており、最近でも、2015年に第27回サミットを開催した荒川区が、南千住駅前に松尾芭蕉像を建立しました 荒川区公式ホームページと報告している。
(3)銅像費用は意外に安価
銅像を作っている会社のサイトを見ると、立像の価格は約500万円である。有名彫刻家に頼むともっとかかるとは思うが、寄付金を集めればなんとかまかなえる金額である。最近では、漫画・アニメ由来のキャラクター像があちこちに設置されるようになっている。街おこしの手段としては、費用対効果は高いようである。
芭蕉像写真展示室を見ると、関東・東北中心に芭蕉像が多数ある。芭蕉像コレクターになるつもりはないが、こんなエントリーを書いてしまったからには、旅行先に芭蕉像があったら、立ち寄らずにはいられなくなりそうである。
改正道路交通法施行後高齢者の運転免許自主返納が増加
以前、下記エントリーを書いたことがある。
エントリーのまとめは次のとおりである。
以上をまとめると、認知機能検査にて第1分類と判断され医師診断書が求められる高齢運転者のほとんどは、CDR1か0.5だと判断できる。短い診察時間だけでは認知症でないと診断することは難しい。また、HDS-RやMMSEのような認知機能スクリーニング検査がカットオフポイントを上回ったからというだけで運転可と判断することにも問題がある。本来なら、認知症疾患医療センターで判断すべき課題だが、全国でわずか336ヶ所(2016年12月28日現在)しかなく、急激な紹介患者増への対応は困難である。運転免許診断書問題をきっかけに、非認知症専門医でも認知症に対し真剣に取り組まなければいけない時代となっていると腹をくくり、対応を考える必要がある。
診断書を求める高齢者が一般病院にも押し寄せるものと考え、気合いを入れ待っていたが、さっぱり来ない。理由について考えていたところ、警察庁Webサイトに、2017年11月2日付けで、改正道路交通法の施行後6月の状況についてというトピックスがアップされており、実情が理解できた。
高齢者運転対策の現状として、次の資料が提示されている。

当初、臨時適性検査を受ける者が年間約5万人と予想されていたが、実際に通知または診断書提出命令を受けた者が半年間で約2.1万人となっており、手続き中の者も含めると、ほぼ当初の予測どおりと言える。
一方、実際に医師の診断を受けた者は7,673人(36.6%)となる。その他の内訳をみると、自主返納者が5,142人(24.5%)、再受験し第2分類・第3分類に変更1,216人(5.8%)、免許失効910人(4.3%)となる。なお、医師の診断書待ちが6,034人(28.8%)いるので、この群がどのような判断を受けるかによって、今後の内訳は異なってくる。
目立つのは、自主返納率の高さである。なんと約1/4が自主返納している。臨時適性検査の通知を受ける前に自主返納した者も1,249名いる。
本資料を見ると、運転免許の自主返納状況に関するグラフも載せられている。

本グラフを見ると、この数年、自主返納数が大きく増加していることがわかる。今年3月の改正道路交通法がさらに自主返納増加の後押しをしているように見える。
運転免許証を自主返納した方への各種特典のご案内について|警察庁Webサイトに運転免許証の自主返納をお考えの方へ 〜各種特典のご案内〜 - 高齢運転者支援サイトというリンクが貼られている。運転免許証を自主返納した者は運転経歴証明書が申請できる。その運転経歴証明書を提示すると、バスやタクシーの乗車料金補助、買い物や温泉利用時の特典などがある。
日本リハビリテーション医学会秋季学術集会で高齢者の運転免許に関する講演を聞いてきたが、どうやら、運転免許センターで認知機能検査を実施する際、この自主返納に関する特典のことを詳しく説明しているようである。自分自身の運転に自信がなくなってきた高齢者や本人の運転に関し危険性を感じている家族にとって、メリットがあるのなら自主返納制度を利用しようという動機付けとなっている。
ただし、各種優遇措置は、あくまでも自主返納者が対象であり、運転免許取り消しとなった者は対象外である。高齢者が診断書を求めに来た際、明らかに認知症のため自家用車運転を許可できないと医師が判断した場合には、最後のチャンスと考え、この自主返納制度についてしっかりと説明して欲しいと、講師の先生は述べていた。各自治体で独自の取組みをしているので、具体的な支援内容も確認して欲しいとのことだった。
なお、認知機能検査の結果を理由として一律に運転免許証取り消しをすることに対する反対意見も根強い。2017年10月2日に行われた、第1回高齢者の特性等に応じたきめ細かな対策の強化に向けた運転免許制度の在り方等に関する調査研究分科会配布資料一覧|警察庁Webサイトを見ると、実車試験制度の導入や限定条件付免許の導入も検討されているようである。実際に安全運転ができるのかどうかということは、実車評価が適当である。また、運転環境次第では、他者に迷惑をかけずに運転が可能な地域もある。交通量が少ないところで、買い物や通院など限られた目的だけで短時間だけ運転をするということなら、自家用車運転を許可しても良いのかもしれない。
いずれにせよ、高齢社会の進行のなかで、生活の質と密接に結びついている自家用車運転の課題について、様々な取組みがされてきていることは間違いない。
「治療用装具不正請求相次ぐ」という記事に見る事実誤認
先日、朝日新聞に次のような記事が載った。
病気の治療で使う装具の作製費をめぐり、全国で健康保険組合に不正請求が相次いでいることが、朝日新聞の調べでわかった。首を固定する装具を装って安眠枕を作ったり、靴店が健康保険でオーダーメイド靴を安く作れると宣伝したり。健保組合への請求には医師の証明書類が必要で、医師が加担しているケースもあった。
治療用装具の作製には、健保組合から毎年多額の費用が支払われているが、不正請求による支出が一定程度潜在化しているとみられる。大手企業の健保組合で組織する健保組合連合会は「断じて許されず厳正に対処する」としており、実態調査に乗り出している。
上記記載でわかるように、一定規模以上の社員(被保険者)のいる企業が設立する健康保険組合の連合組織であるけんぽれん[健康保険組合連合会]が情報提供元である。
調べてみると、2016年8月9日、健康保険組合連合会と中小企業等で働く従業員やその家族の皆様が加入している協会けんぽの全国団体である全国健康保険協会は、平成28年度療養費改定に当たっての意見(要請)(PDF)を厚生労働省鈴木康裕保険局長に提出している。そこには次のような記載がある。
IV.治療用装具療養費への要望
1.支給基準の明確化
(1)治療用装具の作成基準の明確化
治療用装具については、疾病又は負傷の治療遂行上必要な範囲のものに限られるが、「治療用装具の療養費作成基準」では、装具名、構造、価格等の記載のみであり、支給基準が不明確なため、明らかに治療用ではない装具に対する不適切な申請が増加している。こうした実態を把握した上で、治療遂行上必要な範囲を明確化するため、「傷病名に対する治療用装具の範囲」、「補装具(福祉)との区分け」、「治療用に該当する既製品の範囲」等の基準を示されたい。
全部で6ページにわたる要請書のほとんどが、柔道整復療養費とはり灸及びあんま・マッサージ療養費に関するものであり、治療用装具療養費に関する要望は、上記に引用したものだけである。
厚労省で療養費に関する議論が始まったのは、2012年10月19日から開始された社会保障審議会 (医療保険部会 柔道整復療養費検討専門委員会) |厚生労働省と社会保障審議会 (医療保険部会 あん摩マッサージ指圧、はり・きゅう療養費検討専門委員会) |厚生労働省からである。社会保障審議会 (医療保険部会 治療用装具療養費検討専門委員会) |厚生労働省が持たれたのはそれよりかなり遅れ、2016年3月29日からとなる。しかも、治療用装具療養費検討専門委員会が持たれたのは、わずか2回である。柔道整復療養費、あん摩マッサージ指圧、はり・きゅう療養費と比較し、重要視されていないことがわかる。しかも、議論の内容を見ると、健康保険組合連合会の要請に厚労省は既に対応していることもわかる。厚労省にとって、優先順位は明らかに低い。
朝日新聞の記事にはいくつかの事実誤認がある。まず、「厚生労働省や健保連などは、治療用装具の作製費に保険から毎年総額でいくら支出されているか把握していない」とある。しかし、第1回専門委員会の資料には、はっきりと記載がある。2017年1月18日に、柔道整復療養費、あん摩マッサージ指圧、はり・きゅう療養費両専門委員会で提出された参考資料(PDF:171KB)により新しいデータがあるので、そちらを引用する。
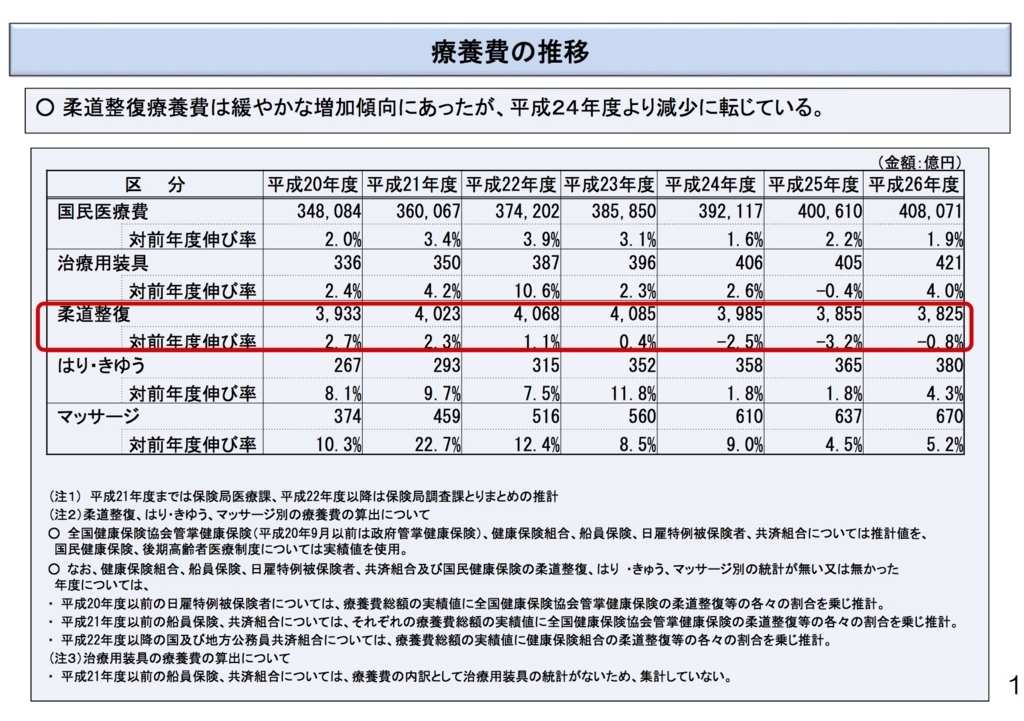
治療用装具療養費の推移は、赤枠で囲まれた柔道整復療養費のすぐ上にあり、厚労省はしっかりと把握していることがわかる。注目すべきは対前年度伸び率である。一見すると国民医療費の伸び率以上に推移しているように見える。しかし、注3に記載されているように、平成21年度以前は船員保険、共済組合については集計されていないため、平成22年度の伸び率10.6%は高めにふれていることになる。他の年度を見ると、対前年度伸び率は国民医療費の伸び率とほぼ同等である。
次に、「国民健康保険や大手企業の健康保険組合も治療用装具に多額の費用を払っているとみられるが、個別の集計は取っていない」とあるが、第1回検討専門委員会の資料 治-2(PDF:3,061KB)にグラフとデータがある。
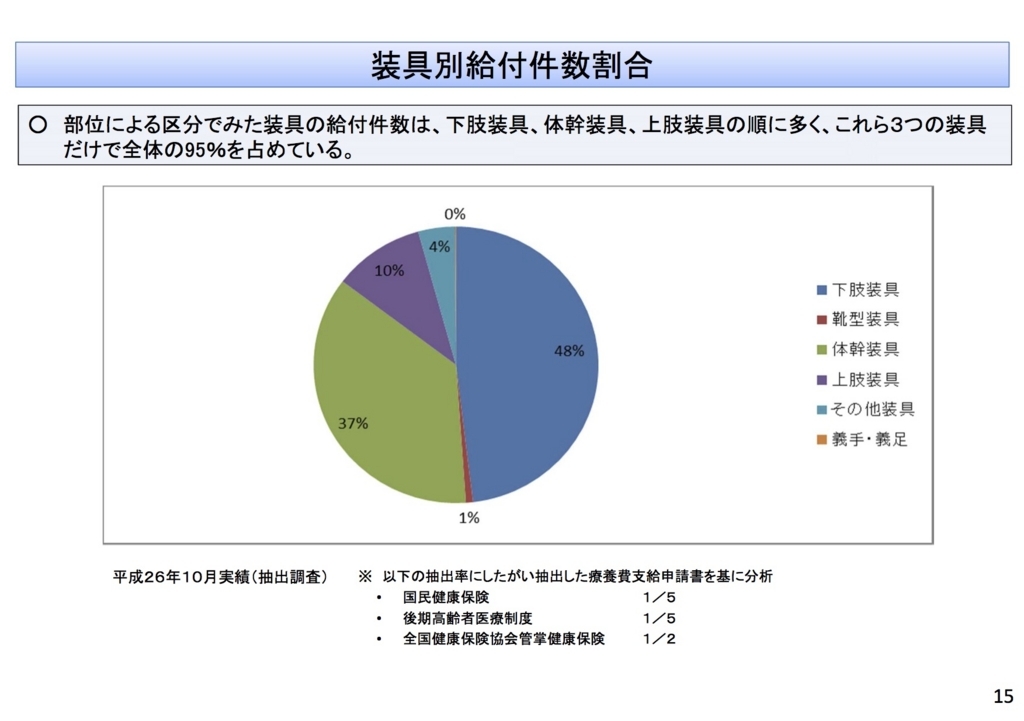
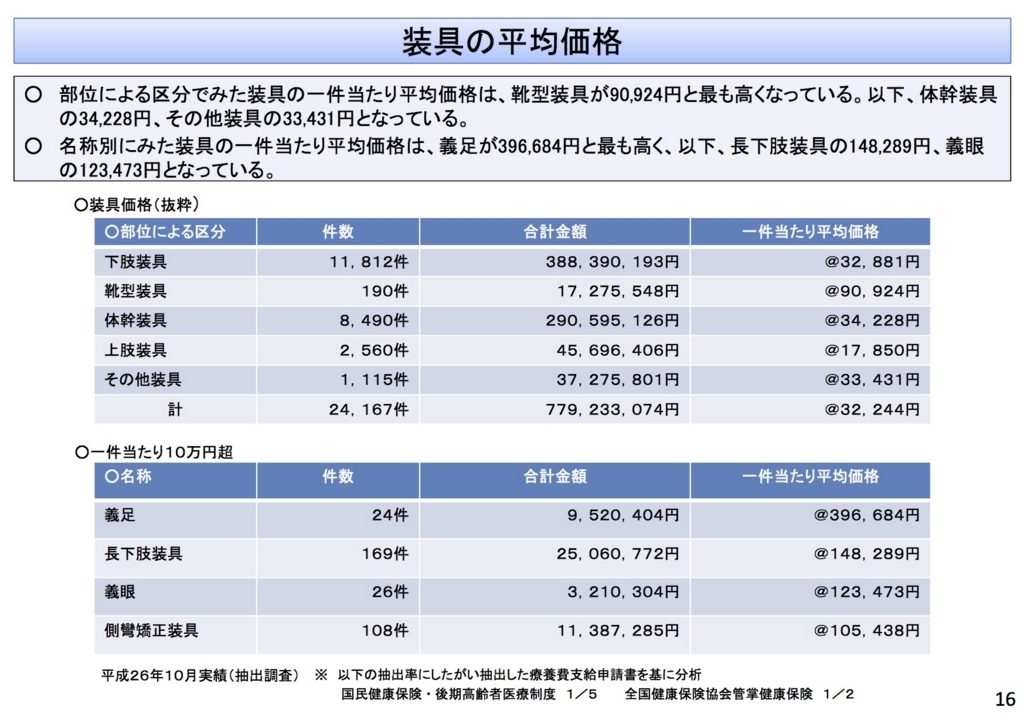
2014年10月に行われた抽出調査の結果であるが、調査は既に行われている。朝日新聞が問題にした靴型装具はわずか1%である。足の外科はきわめて難しい分野であり、義肢装具士も障害にあわせて一から靴を作ることはかなりの熟練を要する。変形のある足に合わせ、靴型装具を作るのは足の外科医と義肢装具士との緊密な連携が必要であることは当事者がよく知っている。
次の記載も問題である。
大手装具業者の担当者は「医師も診察すれば診療報酬が入るというメリットがある」と話した。医師と業者との関係について「医師を接待して自社の装具を使ってもらうことも過去にはあった。医師に気に入られないと仕事を任せてもらえない」とも明かす。
高額な治療用装具を処方しても医師が手にする診療報酬は、再診料と診断書料(自費)だけである。せいぜい、ギプス採型料が加わる程度である。脳卒中患者に対し下肢装具を作る場合には、担当療法士も一緒に議論をして作ることがほとんどだが、同じ時間があれば訓練を行ってもらった方が、病院経営上は有利である。お金の問題だけ考えると、医師にとって治療用装具作製することにはメリットがほとんどない。
医師の負担はそれだけでない。国立障害者リハビリテーション学院において義肢装具判定講習会が行われる。要綱と日程表を見ると、身体障害者更生相談所又は病院等において義肢装具等の適合判定に従事する医師は、計6日間の研修が半ば義務づけられている。自己研鑽のために必要と考え、整形外科医やリハビリテーション医は多忙な日程を割き、研修に参加している。医療機関にとってもその間休診とせざるを得ず、負担は大きい。
一部の不心得者が不正請求をしていることは事実である。しかし、それはあくまでもごくわずかと私は予想する。不正が増えているというからには、具体的なデータを示さないといけない。いかにも装具業者と医師との間に構造的な癒着があり金儲けをしているとほのめかすような記載は、単なる誹謗中傷である。
一部の関係者から聞いた極端な事例のみを取り上げ、公開されているデータで裏付けることをせず、中途半端な正義感を持ち、断定口調で医療不信をあおるようなマスメディアの手法に医療関係者は疑問を感じている。今後も同じやり方を続ける限り、朝日新聞取材陣は自らの信頼性を毀損し続けることになる。
新専門医制度の来年度開始が確定
2018年度より新専門医制度が実施されることが確定したことを受け、この間の議論に関するリンク集を備忘録としてまとめた。
* 機構便り : 日本専門医機構とは : 一般社団法人 日本専門医機構
- 機構便り 14号「第14回理事会 概要」(2017.6.8)
- 機構便り15号「第15回理事会概要」(2017.7.7、HP未掲載のため後日追加)
-
新専門医制度概説とQ&A(平成29年6月2日版)掲載のお知らせ (2017.6.5)
-
「専門医制度新整備指針(第二版)」の掲載について (2017.6.15)
-
専門医制度新整備指針 運用細則(改定)掲載のお知らせ (2017.7.26)
-
「新たな専門医制度の開始に向けた声明」を公表いたしました (2017.8.7)
# 今後の医師養成の在り方と地域医療に関する検討会 |厚生労働省
第4回 今後の医師養成の在り方と地域医療に関する検討会審議会資料 |厚生労働省
新専門医制度に関する直近の流れを以下にまとめた。
2017年4月24日以降8月9日まで、今後の医師養成の在り方と地域医療に関する検討会が計4回行われ、新専門医制度に対する要望が出された。これを受け、日本専門医機構でも議論が行われた。
2017年6月8日、日本専門医機構第14回理事会が開催され、Q&A、新整備指針第二版が承認された。6月29日に平成29年度第1回社員総会が開かれ、社員である各医学会に説明が行われた。7月7日、第15回理事会が開催され、新整備指針運用細目が承認され、ホームページに掲載された。これで規約上、新しい専門医制度に関わる環境が全て整った。
主な変更点は、次の4点である。
- 専門医の取得は義務づけでないことを整備指針に明記する
- 地域医療従事者や女性医師等に配慮し、研修年限が決まっているプログラム制だけでなく、研修年限の上限を定めないカリキュラム制の設置を整備指針に明記する
- 研修の中心は大学病院のみではなく、地域の中核病院等であることを整備指針に明記する
- 都道府県協議会に市町村を含め、研修プログラム承認後も地域医療の確保の動向を機構が協議会に情報提供し、協議会が意見を出した際は、研修プログラムを改善することを整備指針に明記する
このほか、基本領域専門医を複数取得すること(ダブルボード)も可能となった。例えば、 脳神経外科や整形外科専門医を取得後、リハビリテーション専門医を取得することも、「当該基本領域学会が協同して細則を定め、機構が認定する」ことで可能となった。
機構理事会では、同日公表された大臣談話を踏まえ、平成 30 年 4 月からの新たな専門医制度の開始に向けて、本年 10 月初旬を目途に、基本 19 領域の専攻医の一次登録を開始し、また、本年 12 月中旬を目途に二次登録を開始することと致しました。また、その後も研修先の決まらない専攻医希望者に対し、引き続き、応募を可能とする方向で検討することと致します。
新専門医制度は、今年2年目の初期研修医から対象となる。水面下で議論が進んでいたので、面食らっている研修医もいるかもしれない。10月初旬までのわずか2ヶ月間に専門領域を決め、かつ、どのプログラムを選ぶかを決める必要がある。募集定員も決まっているため、人気のある都市部のプログラムを選んでも選考から外れるおそれもある。
受け入れる側も準備は始めていたが、実際に動き出すとなると、不具合が出てくることも十分考えられる。のんびりしていては、迷っている研修医を他にさらわれ、専攻医確保ができなくなる。
2018年度は、新専門医制度だけでなく、診療報酬・介護報酬同時改定、第7次医療計画と第7期介護事業計画の同時施行が予定されている。現在、中医協など担当する審議会などが連携して準備を進めている。これだけ重大な改定をまとめて行うことのできる年度はこれまでなく、今後も当面ない。2018年度の診療報酬改定、医療・介護連携をさらに推進―鈴木保険局長インタビュー(1) | メディ・ウォッチ | データが拓く新時代医療を見ると、厚労省官僚自体がこの機会を惑星直列と表現し、並々ならない意欲を示している。医療・介護制度の大規模な改革が直前に迫っており、心して準備をしなければならないと覚悟を決める必要がある。


