新設された地域包括医療病棟入院料とは何かをこの数日ずっと考えている。現時点で整理した内容をまとめてみた。
中央社会保険医療協議会総会(第584回)議事次第(2024年2月14日)https://www.mhlw.go.jp/stf/shingi2/0000212500_00247.html にある個別改定項目資料 総-1(PDF:5MB)の169〜176ページと医科診療報酬点数表 総-2別紙1-1(PDF:2MB)の69〜91ページに今回新設された地域包括医療病棟入院料の内容が記載されている。
急性期一般入院料4と地域包括ケア病棟入院料1との比較表を作成してみた。重症度、医療看護必要度と基本点数部分は、今回の診療報酬改定をふまえた数値を入れた。地域包括ケア病棟入院料1で41日以上で診療報酬が大幅に下がっているところが目につく。

地域包括医療病棟入院料の列のなかで赤字で強調したところが急性期一般入院料4と近似した部分であり、青字としたところが地域包括ケア病棟入院料1と同等の性格を持つ部分である。紫色のところは回復期リハビリテーション病棟入院料と同じような方向性を持つ。
まず、看護職員だが、急性期一般入院料4が10対1であるのに対し、地域包括ケア病棟入院料1は13対1である。
重症度、医療看護必要度は地域包括医療病棟入院料と同じ割合となる急性期一般入院料4を選んだので、当然一致している。ただし、入棟初日にADL項目であるB項目基準が設けられているのが特徴である。地域包括ケア病棟入院料1の基準は両者に比べクリアが容易なものとなっている。なお、本表には記載しなかったが、地域包括医療病棟入院料においては、「当該病棟において、入院患者に占める、救急用の自動車等により緊急に搬送された患者又は他の保険医療機関で区分番号●●に掲げる救急患者連携搬送料を算定し当該他の保険医療機関から搬送された患者の割合が1割5分以上であること。」という要件もある。
平均在院日数は、急性期一般入院料4、地域包括医療病棟入院料いずれも21日以内となっている。入退院を頻回に行うことが求められている。一方、地域包括ケア病棟入院料1は最長60日間の入院が可能であり、平均在院日数という概念はない。
在宅復帰率80%以上という基準は地域包括ケア病棟入院料1の72.5%と比し、かなり厳しいように見える。しかし、この数値はおそらく介護老人保健施設を含んだものである。2023年11月10日(第563回)https://www.mhlw.go.jp/stf/shingi2/0000212500_00222.html と11月15日(第564回)https://www.mhlw.go.jp/stf/shingi2/0000212500_00223.html で取り上げられた。入院(その3)総-2(PDF:6MB) に在宅復帰率に関するわかりやすい図がある。
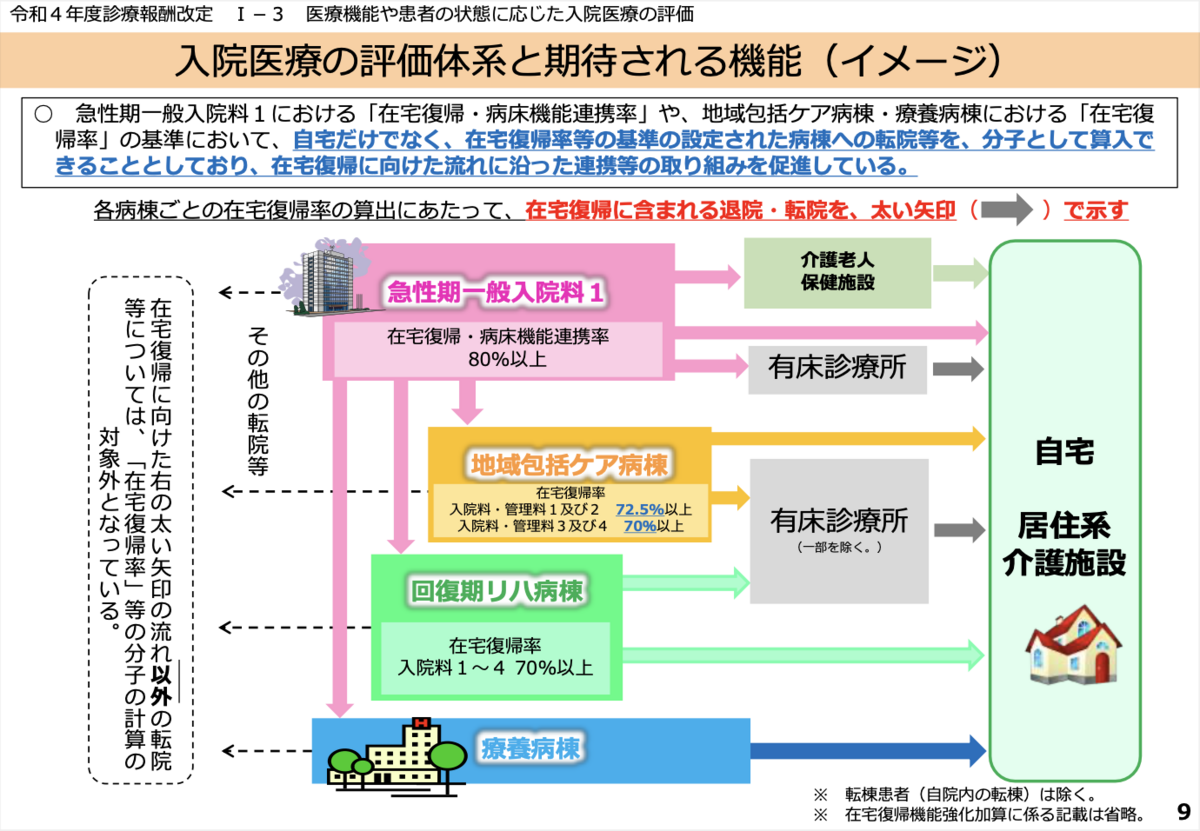
急性期一般入院料で在宅復帰・病床機能連携率の概念があるのは入院料1だけである。地域包括ケア病棟や回復期リハビリテーション病棟と異なり、急性期一般入院料1では介護老人保健施設が含まれている。おそらく、地域包括医療病棟入院料も急性期医療を担う病棟と見なされるということを考えると、急性期一般入院料1と同じ基準になるのではないかと予想する。
基本点数は急性期一般入院料4が最も低い。しかし、入院当初に厚い各種加算や出来高部分を含めると、2022年度のレセプト請求点数は3,919点(入院料4〜6)となる。入院料5、6と比べ4の方が高得点となることを考えると、4,000点は超えていると推測する。一方、地域包括ケア病棟入院料1の方は3,196点に過ぎない。加算部分や出来高部分が少ないことが理由として考えられる。特に、リハビリテーションを提供する患者においては1日平均2単位以上の実施が求められているにも関わらず、リハビリテーション料が包括されている影響が大きい。なお、本データは、中央社会保険医療協議会総会(第548回)議事次第(2023年7月5日) https://www.mhlw.go.jp/stf/shingi2/0000212500_00193.html、入院について(その1)総-4 にある。

新設された地域包括医療病棟は加算部分が意外に多い。また、包括部分が少なくないが、リハビリテーション料はどうやら出来高のようである。手術も包括部分には入っていない。したがって、地域包括ケア病棟入院料1よりはレセプト請求点数は高くなるのではないかと予想する。
地域包括医療病棟入院料は、特定機能病院、急性期充実体制加算の届出を行なっている病院、専門病院入院基本料の届出を行なっている病院は対象とならない。したがって、中小病院が主な対象となる。急性期病棟を抱え、かつ、リハビリテーション医療にも積極的に取り組んでいる中小病院にとって、地域包括医療病棟入院料は魅力的な選択肢となっている。施設基準その他が明確になるのはまだ先だが、現時点で明らかになっている部分だけでも当てはめ作業を進めてみる価値はある。











